Nieuwe technologie, innovatie is hot. Zelfs de overheid zet vol in op digitale zorg en zorgvernieuwing. Toch gaat de vernieuwing langzaam. Hoe krijgen we zorginnovatie en dan met name procesinnovatie op gang? Die vraag stond centraal bij de presentatie van Gelle Klein Ikkink, programmadirecteur zorginnovatie van het minsterie van VWS, tijdens de Zorg & ICT Beurs. Zo stelde hij “Als ik hier over de beursvloer loop, dan zie heel veel gadgets, heel veel interessante dingetjes, maar helaas nog weinig procesinnovatie. Hoe krijgen we die olifant aan het dansen? ”
Nieuwe technologie en oude regels
In zijn presentatie stipte Klein Ikkink vele zaken aan zoals de visie van het ministerie van VWS, de stand van zaken, belemmeringen en enkele bouwstenen om zorgvernieuwing te gaan versnellen. Een belangrijk element werd naar mijn mening nog niet voldoende belicht.
We werken vaak met nieuwe technologie waarop oude regels worden toegepast. Dat knelt soms.
Op dit punt zijn er veel potentiële valkuilen, en obstakels voor ondernemers en zorgverleners die aan de gang gaan met technologie, eHealth, en procesinnovatie. Voorbeelden zijn regels omtrent medische hulpmiddelen en privacy. Maar ook beroepsnormen, richtlijnen en standaarden waarin soms tot in detail beschreven is hoe iets geregeld en uitgevoerd dient te worden. In dit speelveld lijkt het soms onmogelijk om goede zorg te bieden, zorg en processen te innoveren en je tegelijkertijd aan de strenge regels te houden. Dat kan knellend aanvoelen.
Toch is de huidige wet zo gek nog niet. Die laat ruimte voor verantwoorde innovatie. De IGZ houdt toezicht op de naleving van deze wet- en regelgeving. Zoals bijvoorbeeld de wet op de medische hulpmiddelen (93/42/EEG), Kwaliteitswet (WKKG), wet BIG, en daarnaast veldnormen, beroepsstandaarden en richtlijnen die invulling aan deze wetten. Het uitgangspunt van de IGZ is dat door betere naleving een betere kwaliteit van zorg gerealiseerd wordt. Dat risico’s beter beheerst worden en er minder gezondheidsschade zal zijn.
De IGZ staat positief tegenover technologische innovaties wanneer deze ten goede komen aan de zorg voor de cliënt/patiënt. Wel moeten de bijkomende risico’s voldoende beheerst worden. Het gaat altijd om een goede ‘risk-benefit’ balans.

Technologie in de zorg: wat verwacht de IGZ?
Kort samengevat verwacht de IGZ dat (vooraf) voldoende acties getroffen zijn zodat er sprake is van een gerechtvaardigd vertrouwen in kwaliteit en veiligheid. Vergelijk het met de acties en crashtests die autofabrikanten (moeten) uitvoeren. De wijze waarop zorgverlener en leveranciers dit zouden kunnen (en moeten) doen, wordt schematisch weergegeven in de onderstaande figuur. Het zogenaamde waterval model.
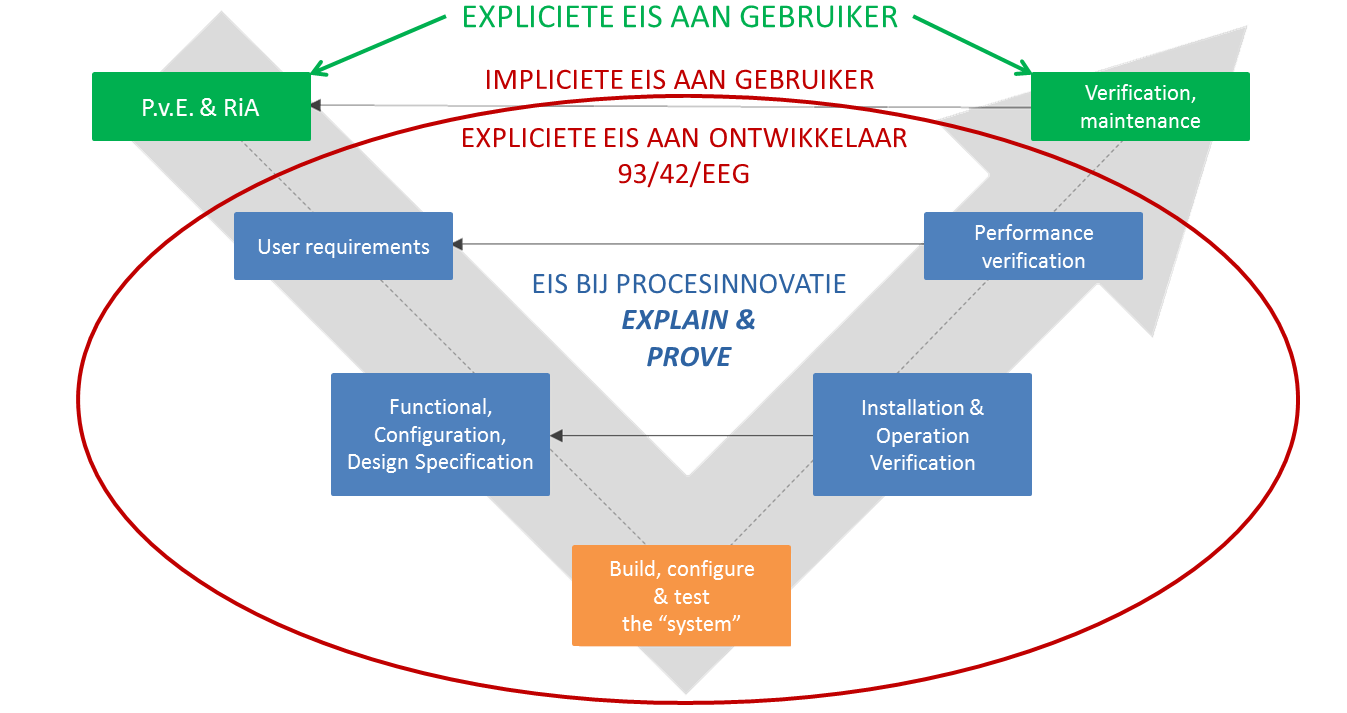
Van de zorgverlener wordt verwacht dat hij ervoor zorgt dat de technologie past en geïntegreerd wordt in visie, beleid, zorgvraag en aanbod. Dat van te voren een programma van eisen opgesteld wordt. Dat vooraf een risico-analyse, zowel op proces als cliënt niveau uitgevoerd wordt. Waarbij ook het opstellen van beheersmaatregelen hoort. Dat hij zorgt dat de technologie veilig gebruikt kan worden. Bijvoorbeeld door voor in gebruiknemen te verifiëren of aan de eisen voldaan wordt. Te zorgen dat gebruikers bekwaam zijn, voldoende scholing, training en/of instructie krijgen. En dat door gebruik geen risico’s te verwachten zijn door bijvoorbeeld veroudering of slijtage. Van de zorgverlener wordt verwacht dat dit alles gebeurt op een voor de IGZ aantoonbare wijze.
De huidige situatie is dat de IGZ ziet dat dit vaak nog niet voldoende (aantoonbaar) gebeurt. Niet in de laatste plaats omdat deze regels niet alleen gelden voor nieuwe technologie en medische hulpmiddelen, maar ook voor software. Denk bijvoorbeeld aan informatiseringssystemen (xIS, EPD) beslissingsondersteuningsprogramma’s (bijvoorbeeld EVS), maar ook de steeds populairder wordende apps et cetera.
Invloed van technologie op processen
Technologie kan op verschillende manieren ingezet worden. Afhankelijk van de manier, zullen invloed op processen en de daaraan verbonden risico’s verschillen.Zo kan technologie ingezet worden om bestaande werkzaamheden en processen te ondersteunen. Om zo efficiency te verhogen. Technologie kan ingezet worden om effectiviteit te verhogen door knelpunten in processtappen weg te nemen. Deze vormen zien we veelal in de zorg. Nieuwe technologie wordt als het ware ingepast in het bestaande. Bovenop het oude geplaatst. Er is dan sprake van een laag tot gemiddeld risico. Technologie kan ons echter (soms) ook in staat stellen om bestaande processen te herontwerpen. Zodat een optimaal rendement mogelijk is. Er is dan sprake van procesinnovatie of re-engineering … en een hoog risico.
Procesinnovatie levert uitdagingen op
Een herontworpen proces zal in heel veel gevallen afwijken van hetgeen in veldnormen, beroepsstandaarden en richtlijnen is beschreven. Dan wordt er in feite dus niet meer voldaan aan de wettelijke norm. Gelukkig is een beroepsstandaard, een beroepsnorm geen harnas. Afwijken is (juridisch) mogelijk als kan worden beargumenteerd en bewezen dat hetzelfde of beter resultaat kan worden bereikt en dus in het belang van de patiënt is. De zorgverlener zal hierbij echter niet meer kunnen volstaan met enkel de groene vlakken, maar zal de complete waterval moeten doorlopen. Oftewel de zorgverlener zal samen met zijn leverancier(s) zijn nieuwe proces moeten valideren
Vaak levert een dergelijke innovatie de zorgverlener ook nog “interessante uitdagingen en spanningen” op andere vlakken op. Zo kan een beroepsgroep helemaal niet op die innovatie zitten te wachten. Zeker niet als het de innovator een in de ogen van de concullegae oneerlijk concurrentievoordeel oplevert. Niet zelden wordt dan getracht de innovatie te (laten) stoppen. Bijvoorbeeld door uitoefenen van druk vanuit de beroepsgroep. Door inschakelen van de IGZ door het indienen van klachten. Of via een gang naar de rechter.
Andere aanpak nodig
Uit al het bovenstaande blijkt dat procesinnovatie geen sinecure is. Terwijl, zo leren we ook uit andere sectoren, hier toch de grootste kansen liggen. Wellicht kunnen we zorgvernieuwing anders gaan benaderen. Hier kunnen we veel leren van hoe (expert) ondernemers dit zouden aanpakken. Saras Sarasvathy ontdekte een vijftal principes die steeds terugkeren bij succesvol ondernemerschap. En legde hiermee de basis voor Effectuation. Een aanpak die stoelt op deze vijf succesprincipes die steeds weer terugkomen in succesvol ondernemerschap en die haaks staan op hetgeen ons is geleerd. In de figuur hieronder wordt het proces van effectuation visueel weergegeven.
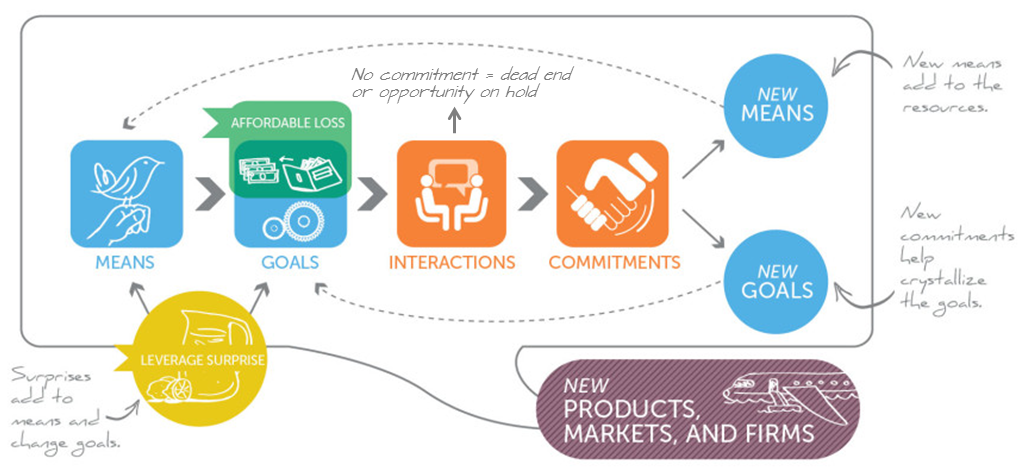
We kunnen (proces)innovatie in de zorg enorm stimuleren door deze principes te gebruiken. Door uit te gaan van beschikbare middelen. Door oog te hebben voor de specifieke context. Door samen met relevante stakeholders (denk aan patiënten, IGZ, ketenpartners, leveranciers) vast te stellen wat de acceptabele risk-benefit balans is. Door samen doelen te stellen. Door commitment aan te gaan met en te krijgen van stakeholders. Door verrassingen te gebruiken als hefboom, in plaats van deze te zien als onoverkomelijke obstakels. Een mooi succesverhaal is bijvoorbeeld Aravind Eye Care.
Willen we proces innovatie op gang krijgen, dan ligt er een voorname gezamenlijk taak en uitdaging voor overheden, toezichthouder(s) en zorgverlener(s). Het zal een nieuwe mindset vragen van de betrokkenen, nieuwe vaardigheden, een nieuwe denkwijze. Maar zoals een wijs man ooit zei:

